10 COSE DA SAPERE SULLE MANIPOLAZIONI VERTEBRALI

- Qual è la loro storia?
Le prime testimonianze di manipolazioni a livello vertebrale risalgono intorno al 400 A.C in Grecia ad opera di Ippocrate, a cui seguono quelle relative a Galeno (129-201D.C) in cui vengono meglio descritte tecnica ed effetti ottenuti dalle manipolazioni. Lo sviluppo più moderno di questa tecnica inizia grazie agli studi di Andrew Taylor Still intorno a fine ‘800 in America, che porta alla nascita di una nuova dottrina medica, l’osteopatia.
Parallelamente, sempre negli USA, ad opera di un altro visionario, David Daniel Palmer, nasce la chiropratica, che basa il suo trattamento delle disfunzioni prevalentemente con manipolazioni vertebrali. In Europa si iniziano a sviluppare teorie sull’origine di disturbi vertebrali e quindi di trattamenti manipolativi a partire dai primi anni del ‘900 grazie agli studi del dott. B.Mennel prima e J.Cyriax poi. Grazie a loro si inizia a parlare di terapia manuale ortopedica. Il suo processo di sviluppo ha portato alla definizione della stessa nel 2004, ad opera dell’IFOMPT (international federation of orthopeadic manipulative physical therapist) come “un’area specialistica della fisioterapia/terapia fisica per la gestione delle condizioni neuro-muscolo-scheletriche, sulla base di ragionamenti clinici, utilizzando approcci al trattamento altamente specifici che includono tecniche manuali ed esercizi terapeutici”.
- Che cos’è?
Da quanto abbiamo visto secondo la definizione di terapia manuale ortopedica possiamo evincere due sottogruppi: tecniche manuali ed esercizio terapeutico
Oggi ci occupiamo delle tecniche di terapia manuale, ovvero tutti quei “movimenti abili della mano intesi a ottimizzare uno o tutti i seguenti effetti: migliorare l’estensibilità dei tessuti; aumentare il range di movimento; mobilizzare o manipolare cautamente tessuti e articolazioni; indurre il rilassamento; cambiare la funzione muscolare; stabilizzare il complesso articolare; modulare il dolore; ridurre il gonfiore, l’infiammazione o la restrizione del movimento dei tessuti molli”.
Le manipolazioni fanno quindi parte di questo gruppo e non sono altro che “una spinta passiva, ad alta velocità e bassa ampiezza applicata a un complesso articolare all’interno del suo limite anatomico (il movimento attivo e passivo si verifica nel raggio di movimento del complesso articolare e non oltre il limite anatomico dell’articolazione. Per intenderci, andare oltre questo limite vorrebbe dire causare una lesione delle strutture articolari) con l’intento di ripristinare il movimento, la funzione e/o a ridurre il dolore.
Da contrappore invece alle mobilizzazioni che si definiscono come un continuum di movimenti passivi che vengono applicati a velocità e ampiezze variabili ad articolazioni, muscoli o nervi con l’intento di ripristinare il movimento, la funzione ottimali e/o ridurre il dolore”.
- Chi può farla?
Nell’immaginario comune chi esegue questo genere di trattamento sono solo osteopati e chiropratici. Sicuramente queste sono figure hanno le competenze per eseguirle e le loro discipline, come abbiamo visto, hanno contribuito al loro sviluppo. È importante, però, precisare che questo genere di competenze fa parte del bagaglio del fisioterapista, che le apprende attraverso percorsi formativi ben precisi, con la possibilità di conseguire il titolo di OMT (orthopaedic manual therapist) riconosciuto a livello internazionale, attraverso master di I livello post-laurea. Non solo, gli studi portati avanti da fisioterapisti e medici ortopedici hanno permesso un approccio al trattamento manipolativo basato su evidenze scientifiche.
- Cosa serve?
La manipolazione ha diversi effetti sia da un punto di vista biomeccanico, sia da un punto di vista neurofisiologico, per effetto diretto sul sistema nervoso centrale, dato dalla diretta innervazione presente a livello del rachide:
- Aumento dell’escursione articolare
- Aumento della propriocezione
- Inibizione del dolore per rilascio di beta-endorfine
- Rilascio muscolare per inibizione dei motoneuroni alfa nel breve termine
- Effetti sul sistema nervoso autonomo
- Quanto durano gli effetti?

Gli effetti della manipolazione hanno una durata nel breve termine, per questo non devono essere considerati un trattamento definitivo e isolato delle disfunzioni muscolo-scheletriche. Il reset muscolare conseguente ad una manipolazione, la riduzione del dolore e l’aumento del r.o.m, ci permette di creare una finestra temporale nella quale lavorare con l’esercizio terapeutico e che aumenta la possibilità di consolidare i miglioramenti ottenuti.
- Quando si fa?
Spesso si sente la richiesta del paziente di farsi “scrocchiare” un po’, con l’intento di sentirsi un po’ più liberi e mobili. In realtà, dietro ad ogni manipolazione ci deve essere un razionale clinico che ne indica la necessità. Alla base ci deve essere un dolore a livello cervicale, toracico o lombare.
In questo senso, molto importante sarà la raccolta dei dati anamnestici del paziente e la presentazione clinica dei sintomi. Segue un esame della mobilità attiva del rachide in stazione eretta in ogni direzione: flessione-estensione, inclinazione laterale a destra e sinistra, rotazione destra e sinistra, valutando la presenza di una limitazione del range di movimento in una o più direzioni e di dolore.
Il passaggio successivo sarà quello di posizionare il paziente prono sul lettino ed eseguire delle compressioni delle vertebre una per una, dall’alto verso il basso (Spring test) per valutarne la mobilità e l’eventuale dolore, andando così a definire il livello della disfunzione. Se è presente una direzione di movimento attivo limitata e dolente, e se è presente dolore alla compressione delle vertebre sul lettino, posso decidere di trattare il paziente con una manipolazione allo scopo di ridurre i sintomi appena osservarti.
Dopo l’esecuzione della tecnica devo rivalutare il paziente per constatare l’efficacia o meno del trattamento.
- Come si esegue?
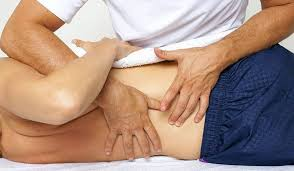
- Il paziente viene posizionato sul lettino con posizioni diverse (supino, prono, decubito laterale, seduto) in base alla tecnica utilizzata e al livello del rachide che viene trattato (lombare, toracico o cervicale).
- Avviene la messa in chiave, ovvero la messa in tensione del segmento da trattare con una o più componenti del movimento sui 3 piani (flesso-estensione, inclinazione laterale, rotazione), andando a raggiungere la barriera di restrizione del movimento che abbiamo rilevato durante la valutazione. Questa posizione non deve scatenare dolore al paziente e deve essere comoda, in questo senso si sfrutta la respirazione per facilitare il rilassamento del paziente. In casi di iperalgesia è consigliato astenersi dall’utilizzo di questa tecnica, prediligendo tecniche di mobilizzazione fino ad una riduzione della fase più acuta.
- A questo punto si applica il thrust, ovvero una forza ad alta velocità e bassa ampiezza che vince la barriera di restrizione e provoca (non necessariamente) lo scrocchio tanto caro ai pazienti. In base al punto di applicazione della forza, possiamo dividere le tecniche in dirette, se applicata sulle vertebre o indirette, se vengono sfruttate leve più lunghe date dagli arti.
- Da cosa deriva lo scrocchio?

Viene definito con il termine di popping sound, e si pensa sia determinato dall’effetto di cavitazione di bollicine di gas presenti all’interno del liquido sinoviale articolare, che implodono al momento dell’esecuzione del thrust. Studi condotti sulla colonna cervicale hanno dimostrato che sono udibili più di un pop ad ogni manipolazione, che ci indica la difficoltà ad isolare una singola faccetta articolare. La presenza del pop è anche considerato un fattore di buona riuscita della tecnica, però non si può asserire che una sua assenza diminuisca gli effetti della manipolazione.
- Controindicazioni?
- Tumori, in particolar modo con metastasi a livello osseo, in cui la manipolazione potrebbe causare fratture.
- Recenti fratture vertebrali o a strutture vicine al segmento da trattare
- Lesioni midollari
- Malattie reumatiche
- Disturbi metabolici dell’osso
- Disturbi genetici, tipo sindrome di down, che possono causare lassità legamentosa
- Ipermobilità articolare della sede da trattare
- Quali sono i rischi di una manipolazione vertebrale?
Non ci sono particolari rischi conseguenti alle manipolazioni, se si rispettano tutte le controindicazioni appena viste. L’unico rischio dibattuto rimane per le manipolazioni cervicali, in quanto sono presenti vasi sanguigni nelle immediate vicinanze. In particolar modo, la presenza di disfunzioni delle arterie cervicali potrebbe causare un’insufficienza vertebrobasilare in seguito al movimento di rotazione dovuto alle manipolazioni. I sintomi che possono verificarsi sono: svenimento, nausea, agitazione, caduta a terra, diplopia, giramenti di testa, pallore, nistagmo, vomito.
Non ci sono evidenze scientifiche che correlino le manipolazioni all’insorgenza di questo genere di complicazione, ma merita prestare attenzione. I test pre manipolativi per valutare la presenza di questi sintomi si sono rivelati inefficaci, l’unica precauzione utile da prendere è la conoscenza dei fattori di rischio, come ipertensione, diabete, familiarità di patologie aterosclerotiche, fumo, elevati livelli di colesterolo.
BIBLIOGRAFIA
- Glossary of terminology, Members of IFOMPT Standards Commitee 2016
- Joel G Pickar, Neurophysiological effects of spinal manipulation. Spine J. 2002
- Herman Mun Cheung Lau, Thomas Tai Wing Chiu, Tai-Hing Lam. The effectiveness of thoracic manipulation on patients with chronic mechanical neck pain: A randomized controlled trial. Manual atherapy. 2011
A cura di.
Filippo Cantarini, FT, SPT student
• Fisioterapista
• Sport Physical Therapist student
• Terapia manuale muscolo scheletrica
• Fibrolisi



